Usos de la IA en el diagnóstico médico
Descárgate aquí un PDF con un caso real
Diagnosticar antes y con más precisión ya no es una promesa de futuro. Hoy, la inteligencia artificial (IA) puede detectar en segundos signos de ictus en un escáner, señalar pólipos diminutos durante una colonoscopia o identificar retinopatías diabéticas sin necesidad de consulta hospitalaria. En centros españoles comienzan a implantarse soluciones que analizan imágenes o textos clínicos de forma automática, ayudando a reducir tiempos y aliviar la carga asistencial.
Este artículo resume de forma clara y sin tecnicismos innecesarios cómo funciona la IA diagnóstica, en qué áreas médicas ya aporta valor y qué evidencias avalan su utilidad. También aborda cómo la perciben los profesionales sanitarios y cuáles son los factores clave para adoptarla con seguridad: validación, integración en la historia clínica y supervisión médica.
Diagnóstico médico con IA
La inteligencia artificial se aplica hoy en distintas especialidades para apoyar las decisiones diagnósticas con mayor precisión y rapidez, especialmente en el cribado y la detección temprana de enfermedades. Combina imágenes médicas (radiografías, tomografías, resonancias, fondo de ojo), texto clínico (informes, antecedentes, resultados) y datos de laboratorio para identificar patrones que podrían pasar desapercibidos y priorizar los casos que requieren actuación inmediata.
En la práctica, esto se traduce en menos incertidumbre diagnóstica, circuitos asistenciales más ágiles y resultados clínicos más consistentes. Lo más importante: cualquier profesional sanitario puede beneficiarse de estos avances sin necesidad de formación técnica en informática o programación.
Cómo funciona la IA para diagnóstico médico
- Recoge y prepara los datos clínicos.
Imágenes, señales fisiológicas o informes médicos se procesan para eliminar errores y normalizar formatos. Así, los sistemas pueden comparar casos distintos de forma fiable. - Aprende a partir de ejemplos reales.
Los modelos se entrenan con estudios previamente diagnosticados por especialistas. A partir de esas referencias, la IA aprende qué patrones se asocian con cada enfermedad: una neumonía en una radiografía, una oclusión en una TC o una alteración en un ECG. - Reconoce patrones sutiles en nuevos pacientes.
Cuando analiza un caso nuevo, aplica lo aprendido para detectar señales mínimas o combinaciones de datos que podrían anticipar un diagnóstico. Es como un segundo par de ojos digitales que no se fatigan ni pierden detalle. - Devuelve una estimación comprensible.
El resultado suele expresarse como una probabilidad o una alerta (“alta sospecha”, “derivar”, “revisar esta imagen”). En radiología puede resaltar zonas de interés; en texto o laboratorio, mostrar qué factores han influido más en la estimación. Esto orienta la siguiente acción clínica: confirmar, derivar o vigilar. - Se valida antes de usarse en práctica real.
Los sistemas se prueban en hospitales distintos a los del entrenamiento para confirmar su fiabilidad. Solo cuando mantienen precisión en entornos independientes se integran en el flujo asistencial, siempre bajo supervisión clínica.
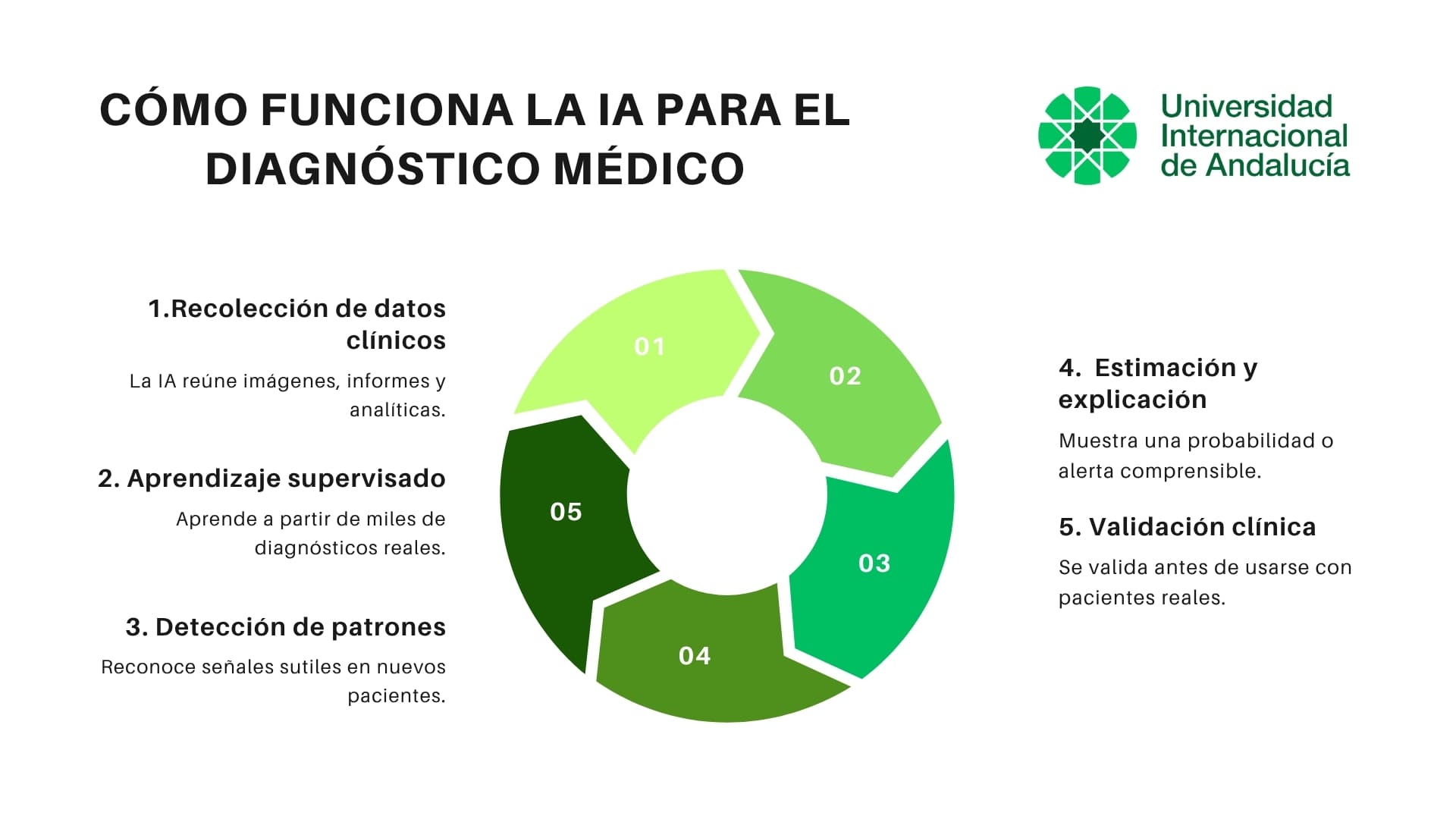
En resumen: la IA diagnóstica no sustituye al criterio médico; lo complementa. Aprende de miles de casos, detecta patrones que el ojo humano puede pasar por alto y ofrece información rápida y validada para mejorar la toma de decisiones y la seguridad del paciente.
Usos de la inteligencia artificial en el diagnóstico médico
Tras entender cómo funciona, veamos cómo se está aplicando la IA en hospitales y centros de salud. En diferentes especialidades, estos sistemas ya ayudan a detectar enfermedades con mayor rapidez y a reducir la carga de los equipos clínicos. Los siguientes ejemplos ilustran los avances más relevantes y su impacto real en la práctica asistencial.
Retinopatía diabética
Hoy una cámara instalada en un centro de salud puede detectar lesiones en la retina antes de que el paciente note síntomas.
La IA analiza fotografías de fondo de ojo tomadas con cámaras portátiles y clasifica el resultado como “sin hallazgos relevantes” o “signos de retinopatía”. Si detecta riesgo, recomienda derivación inmediata.
Los primeros sistemas aprobados por la FDA, como IDx-DR, mostraron una precisión comparable a la revisión oftalmológica tradicional (sensibilidad del 87 % y especificidad del 89 %).
Su ventaja práctica es enorme: permite ampliar el cribado a más pacientes y actuar antes, incluso en entornos comunitarios sin equipamiento hospitalario.
Mamografía
En los programas de cribado de mama, la IA actúa como segundo lector digital. Revisa todas las mamografías, calcula un nivel de riesgo y prioriza las que deben analizarse con más detalle.
El estudio MASAI (The Lancet Oncology, 2023), realizado con más de 80 000 exploraciones, demostró que incorporar IA redujo casi a la mitad el tiempo de lectura sin perder capacidad de detección.
Para los equipos clínicos, esto significa más tiempo para los casos complejos y una interpretación más homogénea entre profesionales.
Ictus
En un ictus, cada minuto cuenta. Hoy, sistemas de IA como e-Stroke Suite (Brainomix) analizan tomografías en tiempo real, detectan oclusiones o hemorragias y envían una alerta automática al equipo de guardia.
En hospitales del NHS británico, esta integración ha reducido significativamente el tiempo entre la prueba y la trombectomía, mejorando la coordinación entre centros.
Un estudio multicéntrico en JAMA Neurology (2024) confirmó que estas herramientas pueden acortar hasta un 50 % los tiempos de derivación, con resultados neurológicos más favorables.
En la práctica, significa más pacientes que conservan funciones motoras o cognitivas gracias a una respuesta más rápida.
Colonoscopia
Durante una colonoscopia, la IA analiza el vídeo en tiempo real y marca zonas sospechosas que podrían pasar desapercibidas.
El sistema GI Genius (Medtronic) ha demostrado en varios ensayos un 12 % más de detección de adenomas respecto al procedimiento convencional, especialmente en pólipos pequeños.
En la práctica, la IA funciona como un asistente visual discreto que ayuda al endoscopista a mantener la atención y a homogeneizar resultados entre profesionales.
Más detección temprana se traduce en más prevención y menos cáncer colorrectal avanzado.
Cardiología
Un simple electrocardiograma puede revelar hoy signos tempranos de insuficiencia cardíaca gracias a la IA.
El algoritmo desarrollado por la Mayo Clinic analiza la morfología de las ondas y estima la probabilidad de disfunción ventricular izquierda, un marcador clave para detectar el problema antes de que aparezcan síntomas evidentes.
Estudios en práctica real muestran una precisión alta (AUC ≈ 0,85) y una relación coste-efectividad favorable, al permitir derivar a ecocardiografía solo a quienes presentan mayor riesgo.
El resultado: diagnósticos más precoces, menos pruebas innecesarias y mejor manejo clínico sin cambiar los equipos actuales.
Sepsis
En los hospitales, la IA ya vigila de forma continua los signos de sepsis, combinando constantes vitales, analíticas y notas clínicas.
Cuando detecta patrones compatibles con infección grave, genera una alerta temprana para que el equipo actúe antes de que el cuadro se complique.
El sistema COMPOSER (NPJ Digital Medicine, 2024) redujo un 17 % la mortalidad por sepsis y mejoró la adherencia a los protocolos terapéuticos.
Actúa como un sistema silencioso de vigilancia, que analiza miles de datos en segundo plano y avisa solo cuando la situación requiere atención urgente.
Anatomía Patológica
En los laboratorios de Anatomía Patológica, la IA examina láminas digitalizadas de biopsias y resalta las áreas sospechosas para revisión del especialista.
Sistemas como Paige Prostate alcanzan precisiones cercanas al 98 % en la detección de cáncer de próstata, comparables a la evaluación humana.
Además de acelerar la revisión, estas herramientas reducen la variabilidad entre observadores y sirven de control de calidad interno.
El patólogo sigue teniendo la última palabra, pero ahora cuenta con un apoyo visual que mejora la eficiencia y la consistencia diagnóstica.
👉 La IA médica ya no es una promesa, sino una realidad transversal que optimiza diagnósticos, agiliza circuitos asistenciales y mejora la calidad del cuidado.
Su adopción avanza de forma progresiva, validada clínicamente y siempre bajo supervisión profesional.
Para los equipos sanitarios, representa una oportunidad de trabajar con más precisión, menos carga y mejores resultados para el paciente.
El futuro de la inteligencia artificial en el diagnóstico médico
Tras consolidarse en ámbitos como la radiología, la cardiología o la endoscopia, la inteligencia artificial avanza ahora hacia una nueva etapa: sistemas más integrados, capaces de combinar diferentes tipos de información y de ofrecer apoyo inmediato al profesional sanitario.
No se trata ya de algoritmos aislados, sino de herramientas que aprenden del contexto clínico completo y acompañan al profesional en el punto exacto de atención.
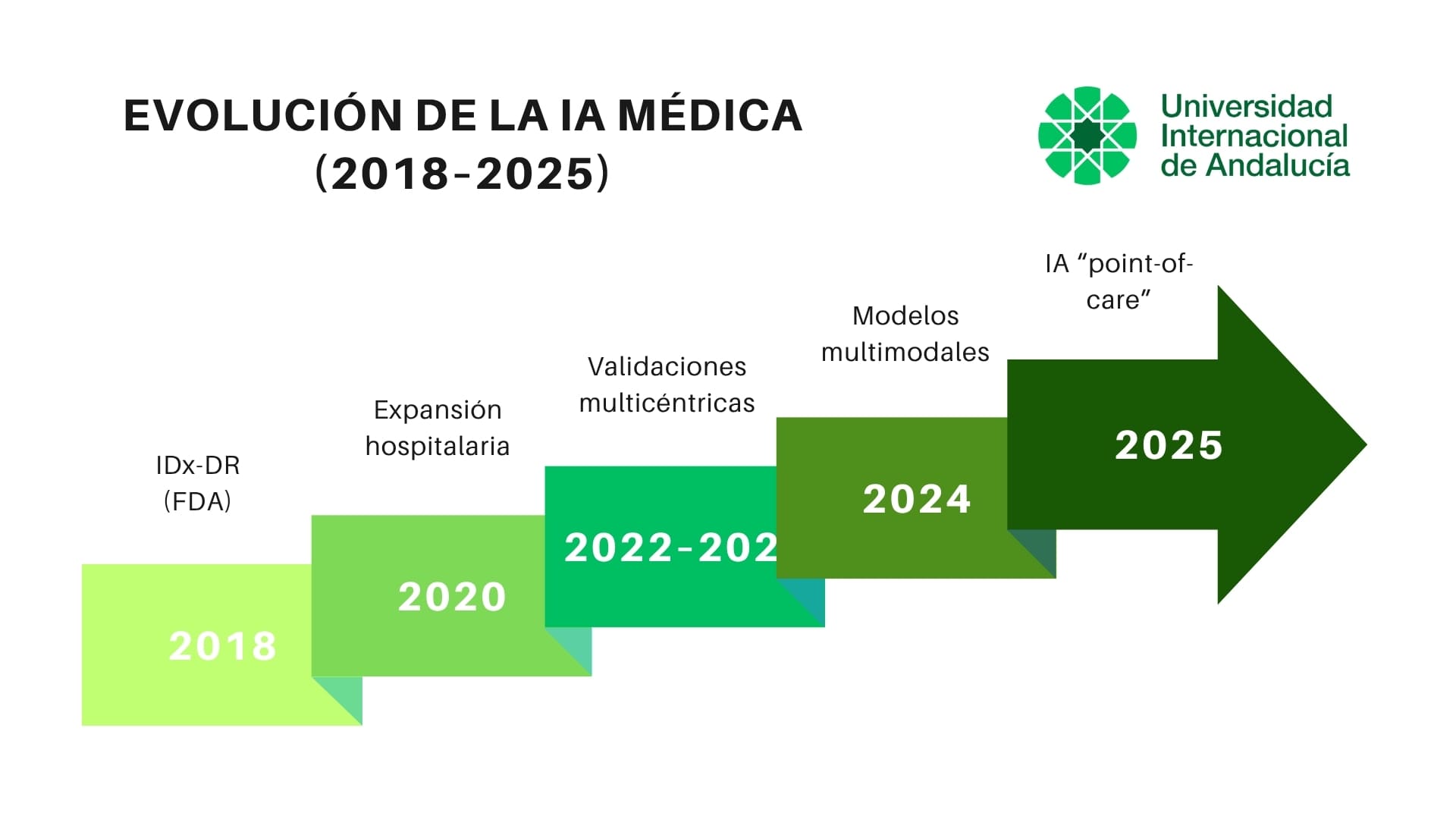
La IA médica evoluciona de herramienta puntual a asistente clínico integral, capaz de acompañar cada decisión diagnóstica.
Modelos multimodales
Hasta hace poco, la IA médica solía trabajar con un único tipo de dato —una imagen o un texto—.
Los modelos multimodales combinan ahora imágenes médicas, texto clínico, resultados de laboratorio y datos procedentes de sensores para ofrecer una visión integral del paciente.
Al hacerlo, descubren relaciones entre factores que antes permanecían ocultas: cómo una alteración analítica se asocia con un patrón radiológico o con síntomas descritos en la historia clínica.
Estos avances ya se exploran en grandes proyectos internacionales. Modelos como Med-PaLM 2 demuestran la madurez de sistemas capaces de razonar sobre conocimiento médico amplio y ofrecer respuestas clínicas contextualizadas.
Aunque aún no se utilizan de forma rutinaria, marcan el camino hacia herramientas que, en un futuro próximo, podrán integrar toda la información de un paciente y sugerir hipótesis diagnósticas personalizadas.
En la práctica, esta convergencia significa que la IA dejará de ser una ayuda puntual para convertirse en un asistente clínico transversal, capaz de apoyar decisiones complejas y mejorar la continuidad asistencial.
IA point-of-care
La segunda gran tendencia es la IA “de cabecera” o point-of-care: algoritmos incorporados directamente en los dispositivos que utiliza el profesional.
Ecógrafos portátiles, cámaras de fondo de ojo o analizadores rápidos ya incluyen funciones que interpretan resultados en el momento, sin depender de una conexión remota.
En ambulancias o centros rurales, estos sistemas han demostrado aciertos cercanos al 80 % al decidir derivaciones urgentes, optimizando recursos y reduciendo tiempos críticos.
Al mismo tiempo, muchas herramientas incorporan guías automáticas de uso, que orientan al profesional para obtener una imagen válida o una muestra correcta, evitando repeticiones.versi
El impacto es evidente: la IA se acerca al paciente y democratiza el acceso al diagnóstico avanzado, permitiendo que incluso entornos con recursos limitados se beneficien de la medicina de precisión.
👉 El futuro de la IA en salud no sustituye la mirada clínica, sino que la amplifica.
Los modelos que integran datos, contexto y aprendizaje continuo abren la puerta a una medicina más preventiva, personalizada y equitativa.
El desafío no es solo tecnológico: exige formación, validación y un enfoque ético que mantenga al paciente y al profesional en el centro.
Cómo se siente el personal sanitario ante la inteligencia artificial
La mayoría de los profesionales sanitarios observa la llegada de la inteligencia artificial con una mezcla de curiosidad y cautela. No es desconfianza: es el reflejo de una cultura clínica que siempre ha exigido rigor antes de incorporar cualquier herramienta al cuidado del paciente.
En los hospitales y centros de salud, la IA empieza a formar parte del trabajo diario. Ayuda a priorizar exploraciones, a reducir errores o a liberar tiempo en tareas repetitivas. Sin embargo, el entusiasmo convive con preguntas muy humanas:
¿podré confiar en su resultado?, ¿entenderé cómo llega a esa conclusión?, ¿quién es responsable si se equivoca?
Esa cautela es saludable. Los estudios coinciden en que la adopción aumenta cuando la IA demuestra utilidad real y se integra sin fricciones en el flujo de trabajo.
Cuando ayuda a ver mejor, a decidir antes o a simplificar procesos, los equipos la acogen como un aliado silencioso; cuando interrumpe, genera alertas innecesarias o se vuelve opaca, la relación se enfría.
Por eso, más allá de la tecnología, la clave está en la confianza: en que los sistemas sean interpretables, validados y supervisados por quienes entienden el contexto clínico, y en que su desarrollo y uso respeten los principios éticos y la legislación vigente en materia de inteligencia artificial sanitaria.
Formación y acompañamiento
Para que esa integración sea real, la formación se vuelve indispensable. No basta con usar la IA: hay que entenderla, cuestionarla y aplicarla con criterio clínico.
Cada profesional necesita herramientas que le ayuden a interpretar los resultados, valorar la evidencia y adaptar la tecnología a su práctica.
En este camino, la Universidad Internacional de Andalucía (UNIA) acompaña a los profesionales de la salud con programas formativos en inteligencia artificial aplicada, diseñados para unir fundamentos y aplicación práctica.
El objetivo es que la innovación tecnológica se traduzca en mejor atención, decisiones más seguras y servicios más eficientes, sin perder de vista lo esencial: la ética, la evidencia y el valor humano del cuidado.
Porque la verdadera transformación digital del sistema sanitario no empieza en los algoritmos, sino en las personas que deciden aprender a utilizarlos bien.
📚 Referencias y fuentes consultadas
Todas las fuentes citadas y utilizadas en este artículo proceden de publicaciones científicas revisadas por pares, informes institucionales y proyectos de referencia internacional en inteligencia artificial aplicada a la salud.
La selección se ha realizado priorizando la actualidad (2019–2025), la fiabilidad metodológica y la diversidad de especialidades clínicas donde la IA ya muestra evidencia contrastada.
- Abramoff, M. D., et al. (2019). Pivotal trial of an autonomous AI-based diagnostic system for detection of diabetic retinopathy in primary care. NPJ Digital Medicine, 2(39).
- Dembrower, K., et al. (2023). Artificial intelligence-supported screen reading versus standard double reading in mammography screening – MASAI trial. The Lancet Oncology, 24(8), 1072-1081.
- Murray, N. M. F., et al. (2024). Artificial intelligence in stroke triage and diagnosis: results from a multicentre implementation study. JAMA Neurology, 81(2), 145-157.
- Repici, A., et al. (2022). Effect of a computer-aided detection system on adenoma detection rate during colonoscopy. Gastroenterology, 162(2), 361-370.
- Attia, Z. I., et al. (2020). Screening for cardiac dysfunction using artificial intelligence-enabled electrocardiograms. Nature Medicine, 26(6), 886-891.
- Topol, E. (2022). High-performance medicine: the convergence of human and artificial intelligence. Nature Medicine, 28(1), 44-56.
- Nature Medicine, 28(1), 44-56.
Rajpurkar, P., et al. (2022). AI in healthcare: review of applications, validation, and implementation challenges.The Lancet Digital Health, 4(7), e489-e500.